Danh mục
Tìm hiểu về rung nhỉ (Atrial Fibrillation)
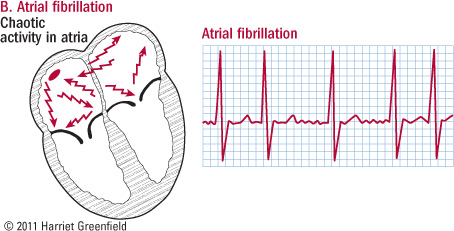
1. Tổng quan :
· Rung nhĩ do sự rối loạn khử cực nhĩ -> co bóp nhĩ không hiệu quả.
· Nhịp nhĩ dao động từ 350-600 lần /phút.
· Nhịp thất từ 160-200 lần/phút thứ phát do chẹn nút nhĩ thất : nếu nhịp thất nhanh hơn có thể có đường dẫn truyền phụ trong tim; nếu nhịp thất chậm hơn có thể do tổn thương nút nhĩ thất hoặc đang dùng thuốc chẹn nút nhĩ thất.
· Rung nhĩ làm giảm hoặc mất sự co bóp cơ nhĩ gây đáp ứng thất nhanh do đó làm giảm cung lượng tim và dần dần hình thành huyết khối.
2. Nguyên nhân :
· Bệnh hệ thống :
- tăng huyết áp
- cường giáp
- bệnh phổi mạn tính
- thuyên tắc phổi
- giảm oxy máu
- thuốc : cocain , amphetamine
- hội chứng tim mạch holiday: do uống nhiều rưọu
- béo phì
· Bệnh tim mạch :
- bệnh cơ tim
- bệnh động mạch vành
- bệnh van tim đặc biệt là van 2lá
- viêm màng ngoài tim
- suy tim ứ huyết
- bệnh tim bẩm sinh
· Nguyên phát:
- không có bằng chứng lâm sàng hay siêu âm tim về bệnh tim
- không co bất kỳ nguyên nhân nào .
3. Triệu Chứng Học :
· hồi hộp đánh trống ngực
· mạch không đều, mạch hụt
· thay đổi cường độ tiếng tim T1
· không có sóng A trong xung động mạch cảnh
· mất mạch khi nhịp thất nhanh (mạch cánh tay nhanh hơn mạch cổ tay -> giúp phân biệt rung nhĩ với các nhịp nhanh trên thất)
· giảm cung lượng tim -> yếu, lân lân đầu; ngất; tụt huyết áp; đau thắt ngực; phù phổi; rối loạn tri giác; phù chi dưới; phản hồi gan –tĩnh mạch cảnh (+)
· hình thành huyết khối buồng nhĩ gây biến chứng : tổn thương hệ TKTƯ cấp ;thiếu máu mạch mạc treo; thiếu máu cục bộ ở các chi.
4. Khám Lâm Sàng - Cận Lâm Sàng :
a. Đánh giá tình trạng không ổn định về huyết động và cần shock điện chuyển về nhịp xoang theo đúng chỉ định .
b. Đánh giá thời gian của cơn rung nhĩ và của các triệu chứng bệnh lý liên quan.
c. Tìm bằng chứng bệnh lý hệ thống hoặc bệnh tim mạch cơ sở.
d. ECG : khoảng cách R-R không đều ; không có sóng P; nếu nhịp trên 200l/p với QRS dãn rộng gợi ý đường dẫn truyền phụ.
*Xét nghiệm cận lâm sàng đề nghị:
- Huyết đồ
- Điện giái đồ
- Men tim
- Chức năng tuyến giáp
- Định lượng nồng độ digoxin trong máu
- Định kượng nồng độ ehtanol
- Xét nghiêm hàm lượng thuốc trong nước tiểu.
- XQ tim phổi
- Siêu âm tim, ECG
5. Chẩn Đoán Phân Biệt :
· cuồng nhĩ kết hợp với block nhĩ thất
· nhịp nhanh nhĩ đa ổ
· nhịp xoang kết hợp với ngoại tâm thu nhĩ
· nhịp nhanh nhĩ với block nhĩ thất.
6. Điều trị (treatment) :
· lập đường truyền tĩnh mạch
· mắc monitor theo dõi
· thở oxy
· sốc điện chuyển nhịp đồng bộ mức năng lượng bắt đầu 200J theo đúng chỉ định nếu tình trạng huyết động bệnh nhân không ổn định.
* Điều trị cụ thể :
· Kiểm soát nhịp tim :
- không cần thiết nếu nhịp tim nhỏ hơn 100l/p hoặc nhịp tự chuyển về nhịp xoang.
- ức chế nút nhĩ thất bằng thuốc : chẹn canxi ;chẹn bêta,digoxin. Nhưng cần lưu ý chống chỉ định sử dụng những thuốc này khi nghi ngờ có đường dẫn truyền phụ trong tim như bệnh nhân trẻ ; nhịp tim nhanh có phức bộ QRS dãn rộng.Nếu không lưu ý vấn đề này sẽ có thể gây rung thất.Có thể sử dụng procainamide để điều trị cho những bệnh nhân ổn định có đường dẫn truyền phụ.
- Có thể sốc điện chuyển nhịp theo đúng chỉ định cho những bệnh nhân không ổn định về mặt huyết động.
- Nhóm thuốc chẹn canxi :
+ xem xét điều trị cho bệnh nhân mắc bệnh phổi
+ sử dụng thuốc thận trọng ở bệnh nhân suy tim ứ huyết mất bù và block nhĩ thất độ 2 ,độ 3
+ Diltiazem ,Verapamil
- Nhóm thuốc chẹn thụ thể bêta : metoprolol;propranolol;esmolol…
+ xem xét điều trị cho bệnh nhân bị bệnh mạch vành
+ sử dụng thận trọng ở bệnh nhân suy tim mất bù , block nhĩ thất độ 2 hoặc 3, bệnh phổi .
- Digoxin : gây cường phó giao cảm và chẹn nút nhĩ thất ->làm chậm nhịp tim
+ xem xét điều trị cho bệnh nhân có bệnh suy tim ứ huyết trước đó
· điều trị nguyên nhân nếu phát hiện ra.
· cần hội chẩn với chuyên gia tim mạch khi cần sốc chuyển nhip về nhịp xoang cho bệnh nhân :
+ trước khi chống rối loạn nhịp cần điều trị tất cả các yếu tố thúc đẩy và các nguyên nhân có thể phục hồi được của rung nhĩ .
+ lưu ý thuốc kiểm soát nhịp tim không cải thiện được tỉ lệ tử vong ,tuy nhiên cần xem xét điều trị khống chế nhịp tim cho bệnh nhân rung nhĩ có triệu chứng hoặc bị bệnh lần đầu .
· sốc điện chuyển nhịp đồng bộ :
+ thực hiện thủ thuật phụ thuộc vào thời gian rung nhĩ từ khi bắt đầu triệu chứng
+ thời gian rung nhĩ lớn hơn 48 giờ nên trì hoãn sốc điện : ban đầu điều trị kháng đông ít nhất 3 tuần,sau đó sốc điện 200-300J để đưa về nhịp xoang ,tiếp tục sử dụng kháng đông ít nhất 4 tuần .Tuy nhiên nếu cần sốc điện ngay : thực hiện heparin tĩnh mạch đồng thời siêu âm qua thực quản để loại trừ huyết khối buồng nhĩ trái sau đó sốc điện chuyển nhịp và sử dụng kháng đông khoảng hơn 4 tuần.Nếu có huyết khối buồng nhĩ trên siêu âm thì trì hoãn sốc điện.
+ rung nhĩ < 48h : heparin tĩnh mạch sau đó sốc điện chuyển nhịp và sử dụng kháng đông khoảng 4 tuần.
+ xem xét sử dụng thuốc chống rối loạn nhịp trước khi sốc điện để tăng hiệu quả chuyển nhịp.
· chuyển về nhịp xoang bằng thuốc :
+lựa chọn thuốc chống rối loạn nhịp dựa vào bệnh sử suy tim ứ huyết ;huyết áp cao; dầy thất trái và bệnh tim mạch .
+ khi sốc điện chuyển nhịp thì việc sử dụng thuốc kháng đông cần dựa vào thời gian rung nhĩ và có hay không có huyết khối buồng tim.
+ ibutilide : sử dụng khi QTc bình thường và không có tiền sử xoắn đỉnh ;điều chỉnh hạ Kali máu,và tiếp tục theo dõi điện tim khoảng 4h .
+ sotalol, quinidine gluconat ,procainamide; flecainamide,propafenone.
· điều trị thuốc kháng đông :
+ bệnh nhân rung nhĩ có nguy cơ đột quỵ gấp 5 lần khi không điều trị kháng đông.
+ warfarin : được chỉ định nếu bệnh nhân có nguy cơ đột quy. ( cơn thoáng thiếu máu não hoặc đột quỵ trước đó ; bệnh van tim ; tăng huyết áp ; tiểu đường ;lớn hơn 65t; lớn nhĩ trái ;bệnh mạch vành ,bệnh suy tim ứ huyết ).
+ Aspirin : bệnh nhân co nguy cơ đột quỵ thấp hoặc chống chỉ định với thuốc kháng đông.
7. Tiêu chuẩn nhập viện :
· rung nhĩ không kiểm soát được nhịp tim hoặc không ổn định huyết động.
· rung nhĩ có chỉ định chuyển nhịp.
· rung nhĩ co nguy cơ cao bị đột quỵ( tiền sử về cơn cấp cứu tim mạch,suy tim ứ huyết ,bệnh tim hậu thấp)
8. Tiêu chuẩn xuất viện:
· đang dùng kháng đông + nhịp tim< 120 l/p
· rung nhĩ < 48h và nhịp tim < 120l/p
· rung nhĩ đã kiểm soát được nhip tim và có nguy cơ đột quỵ thấp.
9. Mã số : ICD10;ICD9
10. Thuốc Điều Trị :
· Digoxin : bắt đầu bằng 0,5mg tĩnh mạch sau đó 0,25mg mỗi 4h cho đến khi kiểm soát nhịp tim đạt hiệu quả.
· Diltiazem : 0,25mg /kg tĩnh mạch trong 2phút,nếu không hiệu quả thực hiện lại liều 0,35mg/kgTM trong 2 phút ; tiếp tục truyền tĩnh mạch tốc độ 0,5mg/h sau khi kiểm soát được nhịp tim.
· Esmolol: 0,5mg/kg trong 1phút ;duy trì truyền tĩnh mạch với liều 0,05mg/kg/phút tgrong 4 phút .sau đó tiếp tục liều 0,1-0,2mg/kg/phút.
· Heparin : liều 80đv/kg TM ;sau đó truyền với liều 18đv/kg/h.
· Warfarin sodium :2,5-5mg uống mỗi ngày ,điều chỉnh liều dựa trên INR.
· Aspirin : uống 50-325 mg mỗi ngày.
· Ibutilide ; verapamil; propranolol 0.1mg/kgTM trong 2-3phút;procainamide;propafenon; flecainide.
* Tài liệu tham khảo :
- falk RH Atrial fibrillation N.Engl J Med.
- Zipes DP .specìic arrhythmias:diagnosis and treatment.
- Braunwald E : heart disease
Tin tức mới nhất
Sử dụng paracetamol dạng truyền tĩnh mạch (1 gram/100 mL)
DỰ THẢO VĂN KIỆN ĐẠI HỘI ĐẠI BIỂU KHÓA III, NHIỆM KỲ 2024 -2029

Wordwall là một công cụ dạy học trực tuyến
2 Diagnostics infirmiers NANDA 2021 -2023

Kỷ yếu hội nghị Điều dưỡng Bệnh viện HN Việt Đức 2022
Sample size calculator

Nghiên cứu bắt đầu từ đâu
Học thống kê với Dr Nuc

Hồi quy và tương quan
học Spss

địa chỉ open journal

Phần mềm điện thoại nursing